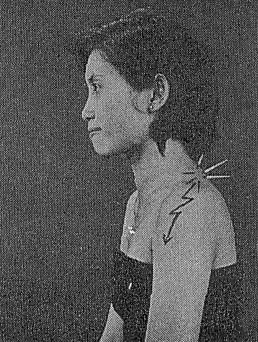I. PENDAHULUAN
Untuk melakukan aktivitas berjalan dan menyangga tubuh, kaki merupakan bagian penting tubuh, sehingga jika terjadi kelainan pada kaki maka aktivitas kita sehari-hari akan terhambat. Terhambatnya aktivitas ini sering dikarenakan karena rasa nyeri pada tumit yang datang secara tiba-tiba.
Gejala nyeri ini terutamanya sering disebabkan oleh “plantar fascitis” yaitu suatu peradangan pada plantar fascia (telapak kaki) atau dapat disebabkan karena saraf terjepit. Terjadinya trauma benda keras dapat juga menjadi penyebab penyakit ini.
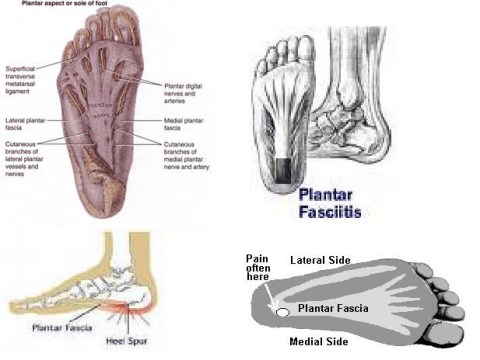
Plantar fascia merupakan struktur mirip jaringan fibrous, yang terentang dari tulang tumit hingga tulang jari kaki, yang berfungsi sebagai penyangga bagian lengkung kaki agar bagian tersebut tidak lunglai.
Kelainan ini dapat mennyerang satu kaki, tetapi juga dapat menyerang dua kaki, nyeri ini dimulai pada tulang tumit. Pada keadaan kronis dapat mengakibatkan gangguan pada kaki, lutut, pinggul dan punggung.
II. DEFINISI
“Plantar” adalah telapak kaki.
“Fascia” adalah jaringan pita yang sangat tebal (fibrosa) yang membentang dibawah kulit dan membentuk pembungkus bagi otot dan berbagai organ tubuh.
“itis” adalah peradangan.
Plantar Fascitis adalah penyakit yang mengenai sistem muskulus skeletal dan dipengaruhi oleh beberapa faktor antara lain :
-
- Umur
- Berat badan
- Aktivtas
Sedangkan bentuk manifestasinya adalah tumbuhnya tulang pada daerah calcaneus.
III. EPIDEMIOLOGI
Plantar Fascitis bisa terjadi pada semua usia terutama pada usia pertengahan dan usia lanjut. Pada usia-usia ini lebih beresiko untuk terjadinya Plantar Fascitis oleh karena fakto-fakto seperti pekerjaan atau aktivitas yang lebih banyak berdiri atau berjalan, obesitas, kehamilan, diabetes militus, aktivitas fisik yang berlebihan seperti pada atlit, penggunaan sepatu yang kurang tepat.
Plantar Fascitis juga bisa tejadi pada pria maupun wanita, namun frekwensi yang besar terjadi adalah pada wanita umur 40-60 tahun. Hal ini disebabkan karena fakto-faktor seperti obesitas, hormon, dan kehamilan.
IV. PENYEBAB
Pada waktu kita berjalan, semua berat badan kita bertumpu pada tumit yang kemudian tekanan ini akan disebarkan ke plantar fascia. Sehingga ligamen plantar fascia tertarikketika kaki melangkah. Apabila kaki berada dalam posisi baik maka tegangan yang ada tidak menyebabkan masalah, tetapi apabila kaki berada pada posisi yang salah atau adanya tekanan yang berlebih maka plantar fascia akan tertarik secara berlebihan, menjadi tegang dan terasa sakit ringan yang akhirnya inflamasi (plantar fascitis). Tegang yang berulang juga dapat menyebabkan nyeri ringan dan inflamasi dalam ligamen.
Kondisi atau aktivitas yang dapat menyebabkan plantar fascitis:
1. Faktor biomekanik seperti pronasi atau memutar telapak kaki sehingga tidak normal, telapak kaki yang sangat melengkung, telapak kaki yang datar, otot calf erat, tendon achilles erat. Pada kaki yang pronasi secara berlebihan akan menarik plantar fascia. Telapak kaki yang sangat melengkung mempunyai plantar fascia yang pendek dibanding normal. Jika ada suatu tarikan atau tekanan yang berlebihan maka juga akan menyebabkan plantar fascitis.
2. Aktivitas atau tekanan pada kaki dapat menegangkan ligamen, seperti aktivitas yang menuntut untuk berjalan, berdiri atau melompat diatas permukaan yang keras dan dalam waktu yang cukup lama.
3. Obesitas atau kelebihan berat badan dapat membuat tumit menahan tekanan yang lebih besar dari berat badan ketika kita berjalan. Hal ini menyebabkan plantar fascitis karena tumit mudah rusak.
4. Kehamilan dapat menambah berat badan dan merubah hormon yang dapat menyebabkan jaringan ikat untuk relaksasi menjadi lemas sehingga dapat memicu terjadinya plantar fascitis.
5. Proses penuaan (usia lanjut) menyebabkan kelenturan plantar fascia semakin berkurang. Diabetes Melitus juga salah satu faktor yang menyebabkan kerusakan plantar fascia dan sakit tumit pada orang tua.
6. Penggunaan sepatu yang sempit atau kurang tepat.
7. Trauma kecelakaan pada kaki kadang menyebabkan plantar fascitis.
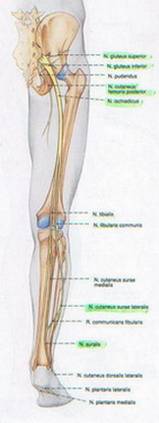
V. GAMBAR ANATOMI
VI. ANAMNESA
Pasien datang dengan keluhan pada pagi hari sering merasakan nyeri dibagian tumit setelah melangkah beberapa kali. Tetapi pada siang hari keluhan ini dirasakan agak berkurang bahkan pada waktu malam hari keluhan ini tidak dirasakan lagi. Tetapi keluhan ini terkadang kembali dirasakan apabila terlalu banyak melakukan aktivitas berjalan atau berdiri.
Pemanasan atau peregangan otot terlebih dahulu sangat penting dilakukan oleh para olahragawan atau pekerja berat, karena kurangnya pemanasan atau peregangan otot bisa memicu timbulnya keluhan ini.
Bila pada pemeriksaan tidak ditemukan gejala-gejala seperti diatas, pasien harus dicek lebih cermat lagi. Nyeri ini biasanya bisa timbul didepan atau dibawah tumit. Tetapi bisa juga terdapat dibawah kaki dimana letak fascia tersebut berada.
Rasa nyeri ini bisa berlangsung beberapa bulan atau bisa menjadi permanen. Terkadang gejala ini bisa timbul dan hilang setelah beberapa bulan atau beberapa tahun kemudian.
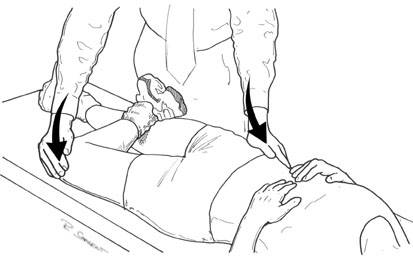
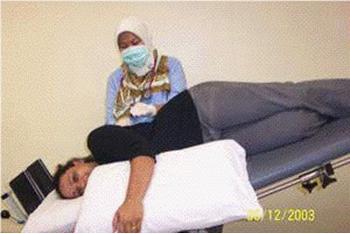
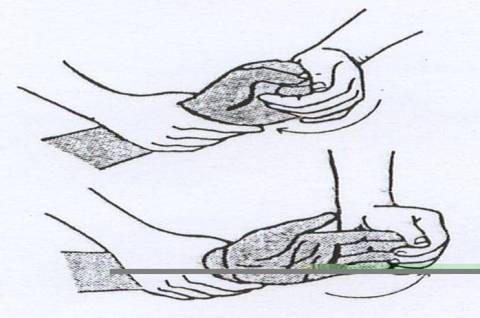
Pemeriksaan palpasi
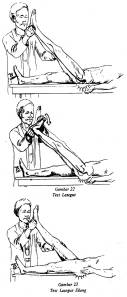
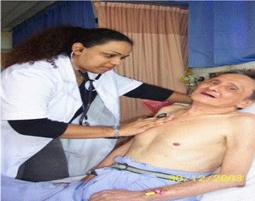
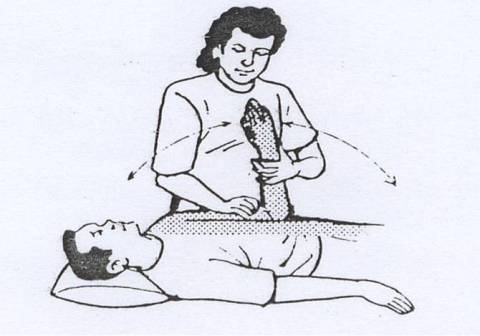
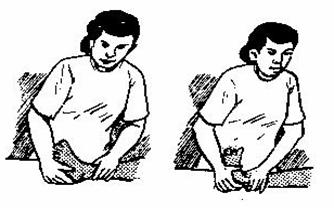
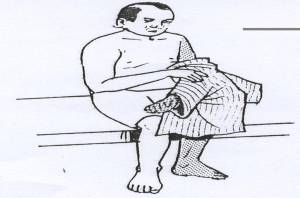
Penderita biasanya dapat menunjukkan letak rasa nyeri tersebut dirasakan (seperti pada gambar diatas).
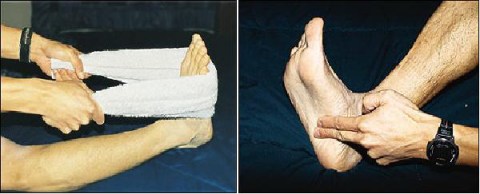
Pasien dengan posisi tidur dan rileks dengan kaki terlentang kemudian tangan kiri kita menyanggah kaki penderita dan tangan kanan melakukan palpasi dengan ibu jari menekan pada plantar fascianya. Jika penderita mengalami sakit maka kemungkinan pasien ini menderita plantar fascitis.
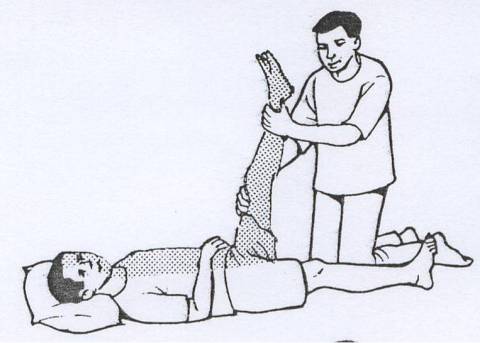
Pemeriksaan inspeksi
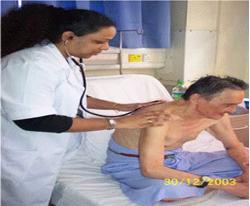
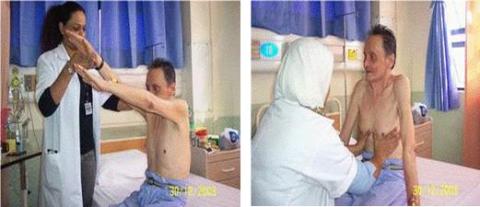
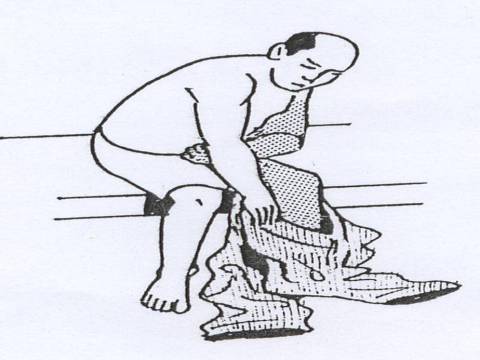
Apabila plantar fascitis ini telah lanjut maka penderita cara berjalannya berubah karena telapak kaki terjadi nyeri yang hebat, sehingga beban tubuh hanya ditumpu pada ujung telapak kaki (jinjit).
Pada umumnya pasien mulai berjalan jinjit karena nyeri tumit namun dengan berjalan (jinjit) atau dengan kaki bagian depan menyebabkan ketegangan pada plantar fascia yang lebih menarik tumit dan bisa membuat kondisi ini semakin memburuk (lihat pada gambar diatas).
VI. PEMERIKSAAN PENUNJANG
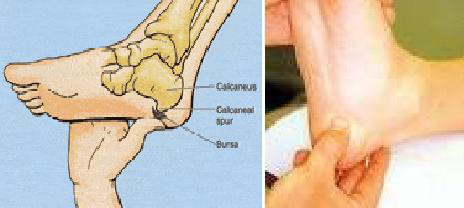
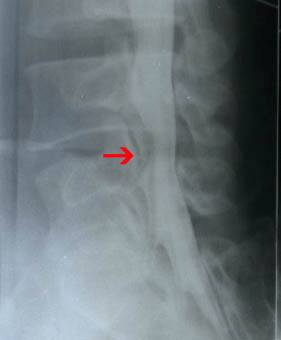
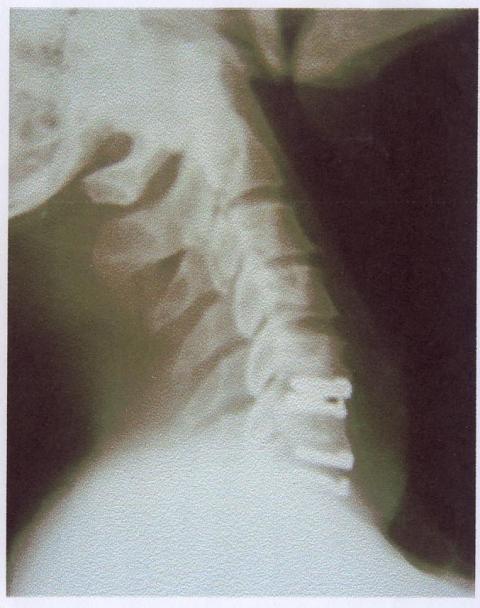
A. Foto Rotgen
Foto rotgen ini awalnya untuk memastikan ada tidaknya “Calcaneous spur”. Pada penderita plantar fascitis dengan calcaneous sering tebal pada bagian fascianya dua kali dari normal.
B. Bone Scan
Pada pemerikasaan ini dapat dilihat adanya peningkatan aliran darah pada perlekatan pada fascia dengan tumit.Terutama apabila penderita merasakan nyeri yang sangat hebat.
Apabila hasilnya positif : Apabila hasilnya negative :
– Stress fraktur – Kerusakan saraf
– Infeksi luka bedah – Plantar fascitis
Jadi pada penderita plantar fascitis tidak terjadi peningkatan aliran darah pada perlekatan fascia dengan tumit.
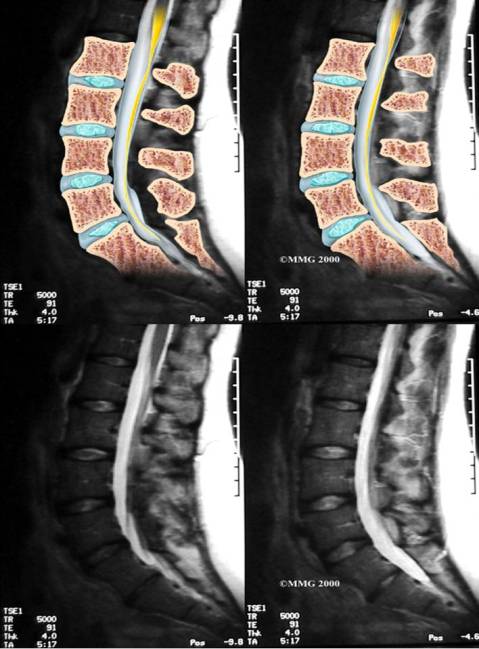
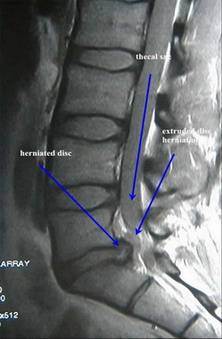
C. MRI ( Magnetic Resonance Imaging )
Pada pemeriksaan ini dapat dilihat adanya plantar fascitis dengan calcaneus spur.
D. Diagnosa Banding
- Calcaneous fracture ( stress atau traumanitis )
- Tarsal turner syndrome
- Ankylosing spandylitis
- Plantar fascia rupture
- Infeksi
- Tumor
- Dan kondisi lainnya yang dapat menyebabkan nyeri kulit.
VII. PENGOBATAN
A. Obat
Apabila terapi kurang dapat memberikan hasil, untuk mengurangi rasa nyeri, maka diberikan:
- NSAID ( Non Steroid Anti Inflamation Drugs )
Ex. Ibuprofen ( advil, motrin )
Untuk menghambat reaksi peradangan dan nyeri dengan menurunkan sintesa prostaglandin digunakan sebagai anti inflamasi dan analgesik, diberikan per oral. Pengobatan ini cara yang paling baik dan aman.
2. Suntikan 25 mg Cortison acetat (IV)
Suntikan 25 mg cortison acetat (IV) di insersio paponeurosis plantaris pada os. calcaneus atau tepat pada samping tubulus medial os. calcaneus.
Suntikan yang terlalu banyak dapat melemahkan serta merusak plantar fascia serta menyusutkan bantalan lemak di sekeliling tumit.
3. Methylprednisolon topical
Menurunkan peradangan dengan menekan migrasi dari sel PMN dan menurunkan permeabilitas kapiler.
Obat ini dapat menyebabkan ruptur dan atropi dari lapisan lemak dari plantar fascia.
4. NSAID lain
Contohnya Aspirin. Menurunkan respon peradangan dan efek sistemik yang mengawali terjadinya peradangan selanjutnya.
B. FISIOTERAPI
Terapi dalam hal ini sangat dianjurkan karena biasanya dengan terapi rasa nyeri serta peradangan perlahan-lahan berkurang.
Terapi yang dapat dilakukan adalah :
a. Terapi Panas
Dapat mengurangi kekakuan plantar fascia dan mengurangi nyeri tumit dengan
sangat simple
b. Kompres Es
Tujuan utamanya adalah untuk menyembuhkan robekan dan mengurangi peradangan sekaligus mencegah kambuh kembali. Kompres dengan es dapat menyebabkan vasodilatasi pembuluh darah sehingga bisa mempercepat penyembuhan dan memperbaiki aliran darah. Lakukan 20 menit 3 kali sehari setelah melakukan kegiatan.
c. Peregangan dan Pemanasan
Bertujuan untuk merenggangkan tendon achilles dengan plantar fascia serta mengoreksi factor-faktor fungsional yang beresiko dengan kekencangan dari kompleks gastrosoleus dan kelemahan dari otot-otot intrinsik kaki.
d. Extracorporeal Shock Wave Therapy (ESWT)
ESWT adalah gelombang suara yang dikirim kepada jaringan yang meradang untuk memisahkan jaringan dari radang sehingga merangsang jaringan ini untuk memperbaiki daerah yang luka dan mengurangi rasa sakit. Terapi ini tidak boleh untuk anak-anak dan wanita hamil.
e. Istirahat
.
Latihan
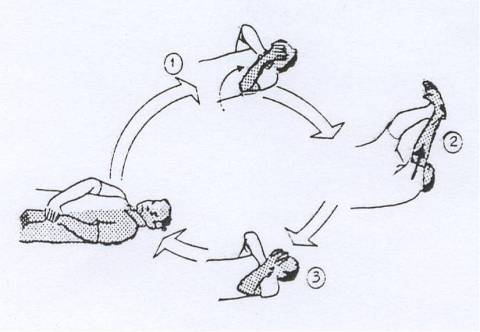
1. Latihan Wall Stretches.
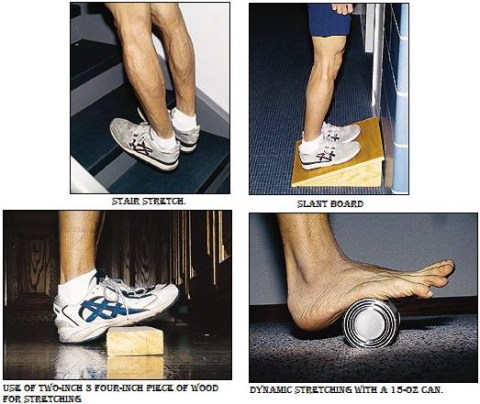
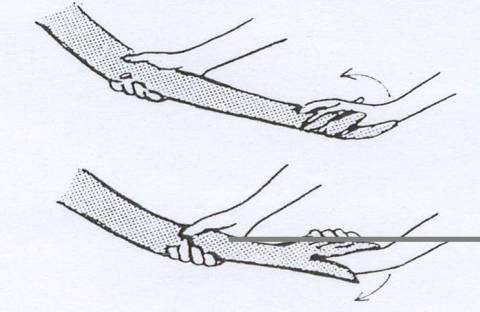
Posisi tubuh menghadap dinding, berdiri sekitar dua tiga kaki dari tembok, lakukan dorongan dengan tangan anda pada tembok. Dengan kaki yang sakit di belakang dan kaki lainnya dibelakang. Dorong tembok, jadikan kaki yang depan sebagai tumpuan, sementara meregangkan kaki yang belakang, biarkan tumit kaki yang belakang menempel di lantai. Posisi ini akan meregangkan tumit. Tahan posisi ini selama 10 detik. Ulangi setidaknya 10 kali dan lakukan selama 3 kali sehari.
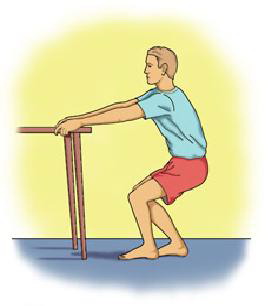
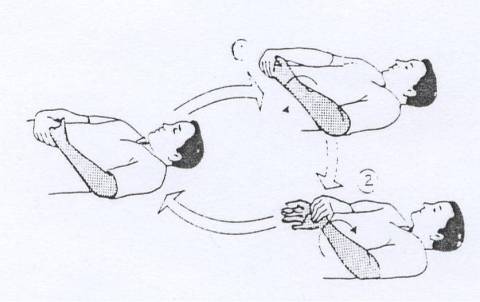
2. Latihan Peregangan dengan Counter Top.
Pasien menghadap depan dengan memegang counter top, letakkan kaki terpisah dengan satu kaki didepan kaki yang lain. Kemudian tekuk lutut sampai dalam posisi jongkok tahan. Posisi tumit tahan dilantai selama mungkin. Tumit dan busur kaki akan meregang dan tahan posisi ini selama 10 detik. Rileks kemudian luruskan kembali, ulangi sampai 20 kali.
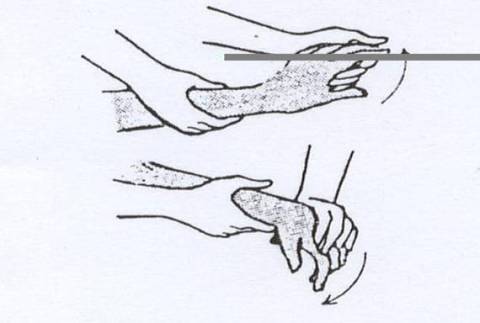
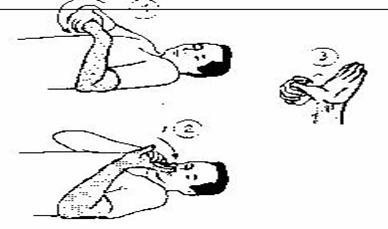
3. Latihan Towel Stretching dan Cross-friction Massage.
Latihan ini dilakukan sebelum turun dari tempat tidur, jadi saat bangun tidur atau setelah istirahat lama. Hal ini dilakukan karena saat kita tidur plantar fascia semakin mengencang.
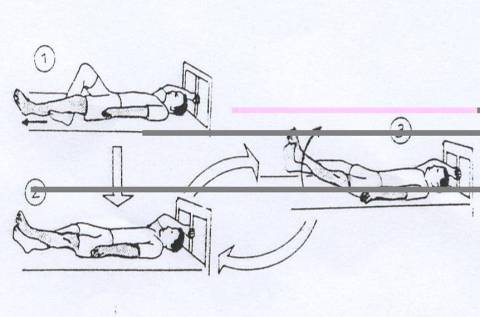
4. Latihan-latihan tambahan.
Latihan-latihan ini dapat dilakukan saat pasien sedang beraktivitas dengan berdiri dalam jangka waktu lama (contohnya tempat kerja, dapur, dll).
Catatan:
Peregangan dengan latihan-latihan diatas ternyata berhasil untuk 83% penderita plantar fascia pada suatu studi.
Alat Bantu
Alat bantu untuk Plantar Fascitis dapat berupa :
- Arch support dan orthotics
Pasien dengan kaki yang datar secara teori memiliki kemampuan untuk mengabsorbsi tekanan dari kaki. Untuk memperbaiki hal ini dapat dibantu dengan Arch support dan orthotics yang berfungsi untuk mengurangi tekanan pada kaki dan mengontrol biomekanik dari kaki.
- Night splints (Bidai malam)
Night splints dirancang untuk menjaga mata kaki seseorang dalam posisi netral sepanjang malam. Kebanyakan individu biasanya tidur dengan telapak kaki dalam posisi flexi, sebuah posisi yang menyebabkan plantar fascia dalam posisi yang memendek. A Night dorsiflexion splint (bidai dorsoflixi malam) memungkinkan peregangan pasif dari betis dan plantar fascia selama tidur. Peregangan yang terjadi dapat memungkinkan untuk penyembuhan karena saat itu plantar fascia dalam posisi dipanjangkan, sehingga terjadi pengurangan tegangan saat melangkah pertama di pagi hari.
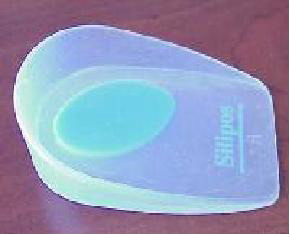
- Silicon heel cushions
Alat bantu berupa bantalan untuk tumit sepatu yang bentuknya mirip donat dengan lubang ditengahnya. Fungsinya untuk mengurangi tekanan pada tumit kaki.
- ProStretch dan Foot Flex
Alat ini berfungsi untuk mengurangi tekanan yang berlebihan pada plantar fascia dan tendon achilles ketika berjalan atau berlari.
C. OPERASI
Pada penderita Plantar Fascitis tidak dapat di operasi karena dapat merusak perlekatan Muskulus Gastronemius dengan calcaneus .
D. LARANGAN
- Penggunaan sepatu yang kurang tepat misalnya sepatu dengan sol tipis yang kurang bisa mendukung bagian tengah telapak dan terlalu besar di bagian tumit atau sudah tua.
- Memakai sepatu bertumit tinggi (lebih dari 5cm) secara rutin dapat memperpendek otot achilles dan mengencangkan otot betis. Namun Saat ini kita menggantinya dengan sepatu tumit datar justru akan menambah ketegangan pada tumit jadi sepatu yang paling tepat adalah sepatu bertumit rendah.
- Aktivitas yang berlebihan pada orang-orang yang sudah berusia lanjut.
- Pada ibu yang hamil atau sedang menggendong bayinya dengan berdiri lebih dari 20 jam sehari
- Melakukan pronation yang berlebihan, dimana pronation adalah fase berjalan dan berlari. Pronation dan peregangan yang berlebihan membuat jaringan lunak meradang. Ini bisa membangun cairan dan sel-sel berakumulasi disebuah area yang cedera. Ini menciptakan lingkunagn yang buruk untuk penyembuhan.
- Terlalu banyak melakukan aktivitas atau olah raga yang terlalu besar memberikan beban pada tumit contohnya seperti berjalan, jogging, berlari atau melompat.
E. SARAN YANG HARUS DIKERJAKAN
- Berolah raga yang mengurangi beban pada tumit contohnya berenang.
- Diet dan menurunkan berat badan pada penderita obesitas atau kegemukan.
- Melakukan latihan peregangan otot setiap hari akan meningkatkan fleksibelitas plantar fascia, otot achilles dan otot betis. Beberapa latihan peregangan diantaranya adalah :
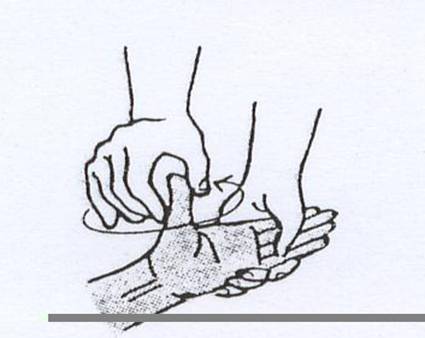
Membersihkan jari-jari kaki dengan handuk
Meregangkan jari-jari kaki dengan bantuan jari tangan
Meregangkan betis dan tumit pada lantai
- Setelah bangun tidur pagi hari hendaknya duduk dengan rileks dengan kaki ditaruh di lantai
- Memakai sepatu bertumit rendah antara 2,5-5 cm. Kokoh dan mendukung bagian tengah dan telapak kaki, pilih kualitas sepatu yang baik dan berkualitas untuk berjalan dan berlari.
- Jangan memberikan beban terlalu berat terhadap kaki
- Pemberian kompres es pada kaki setelah melakukan aktivitas berat
- Melakukan pemanasan yang cukup sebelum melakukan olah raga atau aktivitas yang berat.
.
DAFTAR PUSTAKA
Sidharta Priguna, M.D.,Ph.D.(1999).Neurologi Klinis Dalam Praktek Umum.Dian Rakyat.Jakarta.
S.Snell, Richard.(1998).Anatomi Klinik.EGC.Jakarta
http://www. ortoinfo.com/
http://www. footcaredirect.com/